Sống mòn trong ung thư, người bệnh khát khao liệu pháp mới từ vaccine Nga
(Dân trí) - Đằng sau cơ hội sống từ phẫu- hóa - xạ là những ngày bệnh nhân ung thư bị hành hạ thể xác và nỗi sợ tái phát. Vaccine mới của Nga thắp lên hy vọng điều trị bớt đau đớn hơn.
Chuyện ghi ở "xóm ung thư"
Ở Việt Nam, phẫu thuật, hóa trị và xạ trị vẫn là các trụ cột trong điều trị ung thư. Đó là những phương pháp đã được chuẩn hóa, mang lại cơ hội sống cho hàng chục nghìn bệnh nhân.
Nhưng đằng sau hiệu quả, chúng cũng để lại nhiều nỗi đau cả thể chất lẫn tinh thần: cơ thể suy kiệt vì tác dụng phụ, ám ảnh bởi những đợt điều trị dài ngày.
Nằm trong con ngõ nhỏ đối diện Bệnh viện K cơ sở Tân Triều là những căn phòng trọ nhỏ vỏn vẹn vài m2 của những bệnh nhân đi hàng trăm cây số để chiến đấu với căn bệnh hiểm nghèo.
Cuối năm 2023, ông Trần Văn Bằng (63 tuổi, Ninh Bình) nhập viện, bắt đầu hành trình chống chọi ung thư.
Bác sĩ xác định ông Bằng mắc ung thư hạ họng (K hạ họng) và tuyến giáp, phác đồ điều trị ban đầu là kết hợp hóa - xạ trị.

Ông Bằng phải xạ trị 35 mũi do không thể dùng hóa chất vì tiểu đường (Ảnh: Thanh Bình)
Tuy nhiên, do ông mang bệnh nền tiểu đường, đường huyết luôn ở mức cao, gây biến chứng và khiến cơ thể vốn đã suy yếu càng thêm kiệt quệ.
Chính vì vậy, phác đồ buộc phải điều chỉnh, tăng liều xạ trị lên 35 mũi thay vì 25 mũi kết hợp hóa chất như thông thường.
“Ngày đầu vào viện tôi nặng 66kg. Sau hai tháng mổ và trị xạ, cân nặng tụt xuống còn 54kg. Mỗi lần trị xạ, hàm cứng lại, lưỡi rụt đi hai phần ba. Cơm không ăn nổi, chỉ có cháo xay loãng mới nuốt được", ông Bằng kể lại.

Ông Bằng từng trải qua 2 ca mổ nội soi và 4 tháng xạ trị, nhưng sau 20 tháng bệnh vẫn tái phát (Ảnh: Thanh Bình).
Trong quá trình điều trị, ông trải qua 2 ca mổ nội soi: một ca tuyến giáp và một ca thực quản. Dù chi phí thuốc men và phẫu thuật phần lớn đã được bảo hiểm chi trả, gia đình ông Bằng vẫn oằn mình vì những khoản tốn kém cho ăn ở và quãng đường đi lại xa xôi.
Sau 4 tháng xạ trị, ông dần hồi phục. Nhưng 20 tháng sau, bệnh tái phát, với chẩn đoán mới là u vảy giai đoạn 2.
Ngay cả khi cơ thể tạm ổn định, những bệnh nhân ung thư như ông Bằng vẫn canh cánh nỗi lo ung thư có thể tái phát bất cứ lúc nào. Và sự thật, cú sốc ấy khiến ông Bằng một lần nữa phải đối diện với chuỗi ngày điều trị ám ảnh.
Không chỉ ông Bằng, những câu chuyện ở “xóm ung thư” đều chất chứa những nỗi niềm giống nhau.
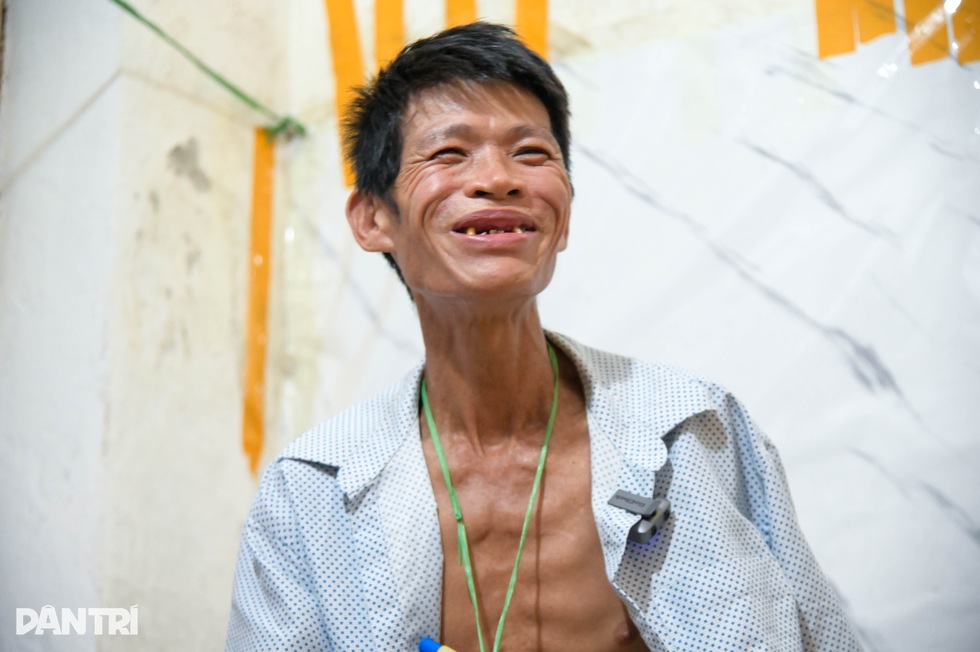
Tin ung thư thực quản ở tuổi 52 khiến ông Thắng sụp đổ, con gái òa khóc ngay tại phòng khám (Ảnh: Thanh Bình).
Ở tuổi 52, ông Chu Minh Thắng (Lạng Sơn) bàng hoàng khi nghe tin mình bị ung thư thực quản. Tin dữ khiến con gái ông òa khóc ngay tại phòng khám.
Triệu chứng đầu tiên chỉ là nghẹn khi ăn cơm, kèm theo tiền sử trào ngược dạ dày và thói quen thi thoảng uống rượu.

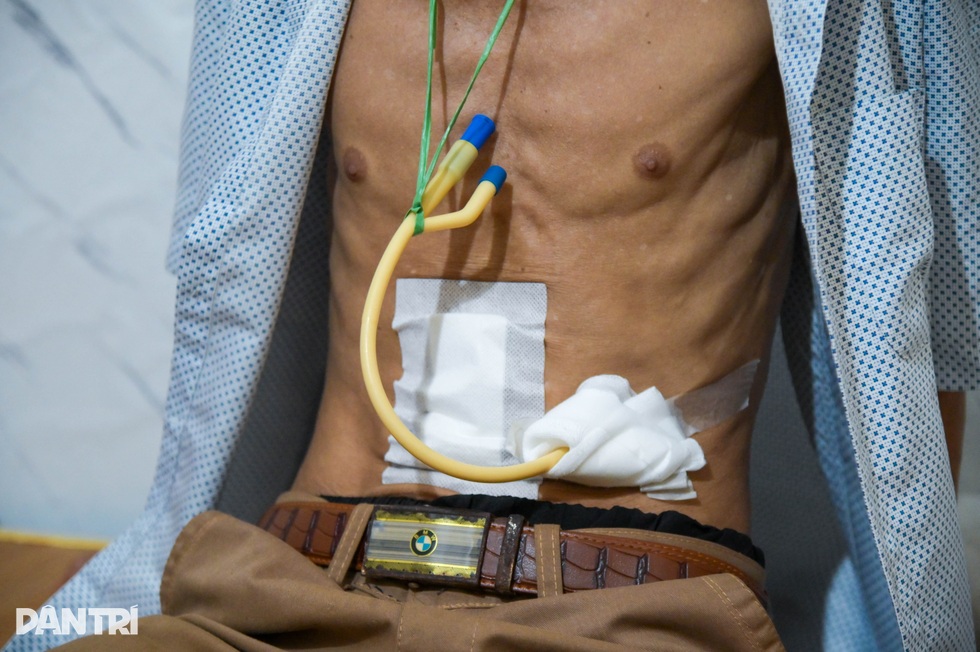
Ông Thắng phải phẫu thuật mở thông dạ dày, ăn uống phụ thuộc vào vợ bơm cháo loãng qua ống dẫn vì nuốt rất đau đớn (Ảnh: Thanh Bình).
Khi nhập viện, bác sĩ buộc phải phẫu thuật mở thông dạ dày. Việc ăn uống của ông Thắng hoàn toàn phụ thuộc vào vợ: mỗi ngày xay cháo loãng, hòa cùng nước rồi bơm qua ống dẫn trực tiếp vào dạ dày, bởi cổ họng ông khi nuốt sẽ rất đau đớn.
“Đau đến mức không ăn được gì", ông bày tỏ.
Chỉ một tháng, cơ thể ông Thắng giảm 8kg, từ 58kg xuống còn khoảng 50kg.
“Mỗi ngày tiêm 2 mũi, liệu trình 5 ngày liền. Ngồi im một chỗ, đau thì tiêm thêm thuốc giảm đau. Nhưng thuốc cũng hại người lắm", ông Thắng nói.
Chính vì vậy, những tiến bộ mới của y học, những phương pháp ít đau đớn hơn, nâng cao chất lượng điều trị đang trở thành kỳ vọng của người bệnh và cả gia đình.
Bởi trong cuộc chiến ung thư, sự sống thôi chưa đủ, mà điều họ mong muốn còn là được sống bớt đau đớn, bớt ám ảnh hơn.
Điều bệnh nhân mong mỏi không chỉ là cơ hội sống, mà còn là được sống nhẹ nhõm hơn, ít đau đớn và ám ảnh từ những liệu trình khắc nghiệt (Ảnh: Thanh Bình).
Chi phí khiến phương pháp hiện đại, ít đau... trở thành giấc mơ xa vời
Nếu như nhiều bệnh nhân vẫn phải gồng mình với các phương pháp truyền thống: phẫu - hóa - xạ, một số bệnh nhân có cơ hội tiếp cận với những phương pháp hiện đại của y học: ghép tế bào gốc, điều trị gen, cá thể hóa phác đồ...
Những phương pháp này ít đau đớn hơn, giảm khả năng tái phát, nhưng lại đi kèm chi phí khổng lồ mà không phải gia đình nào cũng có thể chi trả.

Đầu năm 2021, khi dịch Covid-19 căng thẳng, BS Nguyễn Thị Phương (41 tuổi, Lâm Đồng) nhận chẩn đoán đau tủy xương có triệu chứng.
Là một bác sĩ tuyến tỉnh và là mẹ của 3 con nhỏ, cô hiểu rõ "bản án" này nặng nề đến mức nào.
Trải qua 8 chu kỳ hóa trị liên tiếp, cơ thể cô suy kiệt, nhưng bệnh không đáp ứng. Khi bước vào giai đoạn thu gom tế bào để chuẩn bị ghép tế bào gốc tự thân, cô tiếp tục gặp trắc trở: thuốc kích tạo máu không hiệu quả, buộc phải rút tủy từ xương chậu.

Ghép tế bào gốc mở ra cơ hội sống, nhưng chi phí điều trị thực sự là một thách thức khổng lồ với BS Phương (Ảnh: NVCC)
Trong y học, ghép tế bào gốc tự thân (Autologous Stem Cell Transplant – ASCT) đã được áp dụng trở thành phương pháp tiêu chuẩn điều trị bệnh đau tủy.
Bản chất của phương pháp này là hóa trị liều cao để tiêu diệt tối đa tế bào ung thư, sau đó đưa tế bào gốc khỏe mạnh trở lại cơ thể, giúp tủy xương tái tạo nhanh hơn và hồi phục chức năng tạo máu.
Đây là bước tiến quan trọng, vì hóa trị hoặc xạ trị liều cao vốn dĩ sẽ phá hủy toàn bộ tế bào gốc trong tủy xương.
Tuy nhiên, trường hợp của bác sĩ Phương không suôn sẻ. Tủy tự thân không tương thích, còn chị gái ruột của chị cũng không có HLA phù hợp để hiến tủy.
“Ghép tế bào gốc mang lại cơ hội sống, nhưng chi phí điều trị thực sự là một thách thức khổng lồ", chị Phương chia sẻ.
Cô từng nghĩ đến việc từ bỏ.
"Nếu không thành công thì sao? Thà để dành số tiền ấy cho con, ít nhất nó sẽ có tương lai khi bơ vơ", cô kể lại.
Khác biệt về tuổi tác, nghề nghiệp, hoàn cảnh, nhưng BS Phương và Khôi Nguyên (22 tuổi, Hà Nội) đều đặt niềm tin vào những phương pháp điều trị tiên tiến.
Năm 2020, ở tuổi 17, Khôi Nguyên lần đầu biết thế nào là cảm giác của một người sắp chết khi biết bị ung thư máu và chỉ còn bốn tháng để sống.
Sau ca chọc tủy sống, Khôi Nguyên phải truyền hóa chất liên tục trong 3 ngày. Anh kể, từng giọt thuốc chảy vào cơ thể đến đâu, da thịt nóng ran và đau nhức đến đó.
Mỗi lần truyền kéo dài suốt 3 giờ, nhiều khi Nguyên chỉ biết năn nỉ y tá tăng tốc độ truyền để nhanh kết thúc cơn quằn quại, dù thực tế cũng chẳng đỡ hơn là bao.
"Mái tóc dày ngày trước rụng gần hết, tôi phải đội mũ len để che cái lạnh buốt trên đầu", Nguyên nhớ lại.
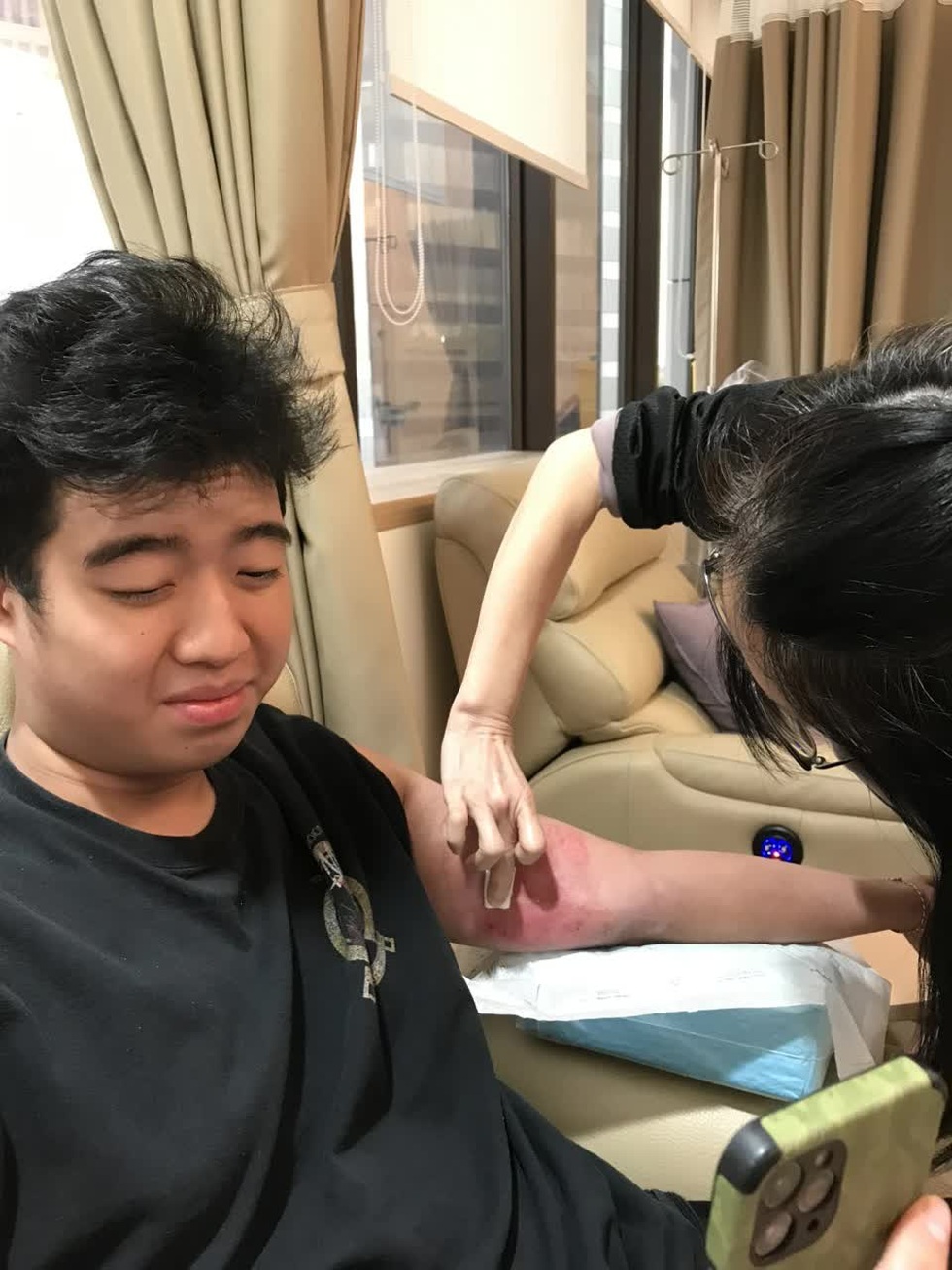

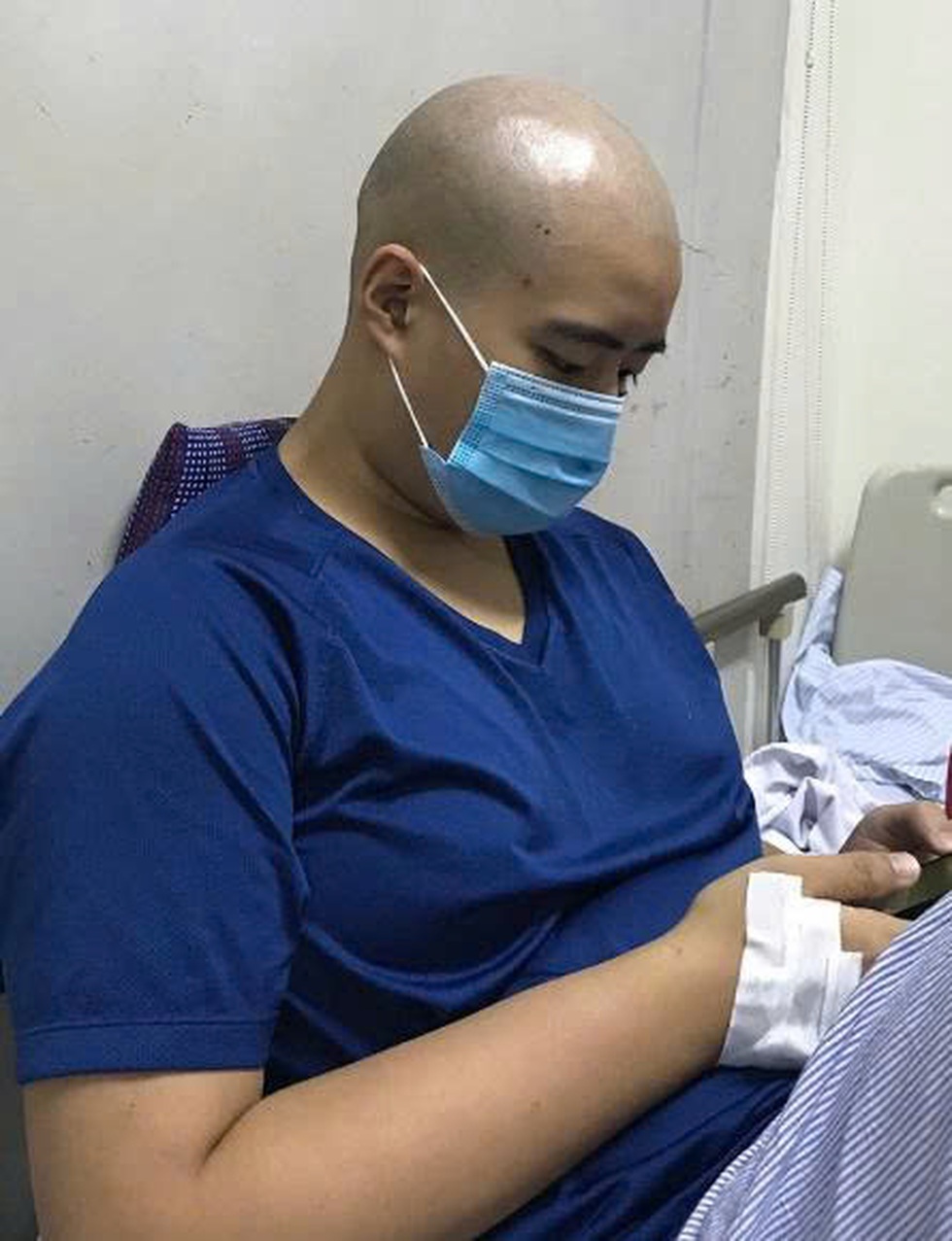
6 tháng sau, các chỉ số máu dần ổn định. Thế nhưng, khi chỉ còn một tuần nữa được bác sĩ công bố khỏi bệnh, xét nghiệm máu lại báo tin dữ: ung thư tái phát.
Gia đình đưa Nguyên sang Singapore điều trị bằng phác đồ cá thể hóa. “Cùng một thể bệnh nhưng phác đồ có thể khác nhau", Nguyên chia sẻ.
Anh trải qua 8 tuần hóa trị ngắn, rồi chuyển sang 4 tháng điều trị gen.
“Bác sĩ nói nguyên nhân là tôi thiếu một đoạn gen, nên cần chỉnh sửa để ngăn tế bào ung thư tiếp tục sinh sôi". Cứ sau 8 tuần, Nguyên lại xét nghiệm tủy để đánh giá và điều chỉnh phác đồ.
“Cảm giác ít đau đớn hơn, tóc không rụng nhiều. Quan trọng nhất là tôi cảm nhận những cơn đau triền miên do tác dụng phụ nhẹ nhàng hơn", Nguyên kể với phóng viên Dân trí.
Thế nhưng, sự nhẹ nhõm ấy phải đánh đổi bằng khoản chi phí khổng lồ mà gia đình Nguyên phải gánh vác.
Bước tiến vaccine ung thư mới của Nga: Cá thể hóa, ít xâm lấn, giảm tác dụng phụ
Một trong những thành tựu lớn nhất của y học hiện đại là việc sử dụng vaccine để ngăn chặn ung thư trước khi chúng hình thành.
Hai loại vaccine nổi bật nhất là vaccine HPV (Human Papillomavirus) và vaccine viêm gan B (HBV). Cả hai đều đã có mặt ở Việt Nam.
Mới đây, Nga tuyên bố vaccine Enteromix có khả năng hỗ trợ điều trị ung thư đã sẵn sàng đưa vào sử dụng. Sau 3 năm thử nghiệm, vaccine được chứng minh có hiệu quả đối với người bệnh ung thư đại trực tràng.
Trong tương lai, các nhà khoa học cũng đang nghiên cứu sử dụng vaccine này cho những người bệnh ung thư khác.
Vaccine mở ra hướng điều trị mới, thay các phương pháp điều trị ung thư rộng rãi nhưng khắc nghiệt, bằng liệu pháp miễn dịch an toàn hơn (Ảnh: Getty).
Thành công này không chỉ thắp lên niềm tin mới cho hàng triệu bệnh nhân ung thư trên toàn thế giới.
Vaccine chuyển từ việc chuyển đổi từ các phương pháp điều trị rộng rãi, khắc nghiệt sang các liệu pháp miễn dịch an toàn hơn, được thiết kế riêng có thể làm giảm tác dụng phụ và cải thiện kết quả.
Không giống như các phương pháp điều trị ung thư thông thường như hóa trị và xạ trị, Enteromix hoạt động bằng cách nhắm mục tiêu và loại bỏ các tế bào ung thư mà không làm hỏng mô khỏe mạnh.
Các nhà nghiên cứu quan sát thấy vaccine an toàn khi sử dụng lặp lại và có hiệu quả. Khi sử dụng, kích thước và sự phát triển của khối u giảm đi, khoảng 60-80%. Nó cũng cho thấy tỷ lệ sống sót của bệnh nhân được cải thiện.
ThS.BS Nguyễn Duy Anh - chuyên khoa ung bướu nhấn mạnh về ưu điểm kỳ vọng của loại vaccine: cá nhân hóa rất cao, giảm độc tính ngoài đích, có thể phối hợp miễn dịch để tăng hiệu quả.
Đặc biệt, đây có thể trở thành lựa chọn điều trị nhẹ nhàng hơn: Tiêm bắp đơn giản, ít xâm lấn, giảm tác dụng phụ so với hóa trị/xạ trị và hướng tới điều trị cá nhân hóa, phù hợp hồ sơ gen từng bệnh nhân.

BS Nguyễn Duy Anh cho rằng chi phí và khả năng tiếp cận là thách thức lớn nhất của vaccine ung thư (Ảnh: Bảo Ngọc).
Tuy nhiên, BS Duy Anh cũng đánh giá những hạn chế hiện tại: công nghệ phức tạp, chi phí lớn, quy trình sản xuất theo từng bệnh nhân nên mất thời gian, không phù hợp tình huống cần điều trị khẩn.
"Thách thức lớn nhất vẫn là chi phí và khả năng tiếp cận. Để không trở thành giấc mơ xa xỉ”, cần đi kèm chính sách chi trả, hạ tầng xét nghiệm, sản xuất và lộ trình đưa vào hướng dẫn dựa trên chuẩn mực bằng chứng khoa học", BS Duy Anh nhấn mạnh.
















