Bé trai thụ tinh ống nghiệm chào đời chỉ nặng 0,8kg
(Dân trí) - Mang thai nhờ phương pháp thụ tinh ống nghiệm, ở tuần 26 người mẹ bị vỡ ối, bé trai bất đắc dĩ phải chào đời khi trọng lượng cơ thể chỉ nặng 0,8kg. Cậu bé may mắn hoàn thành chặng đường tìm đến với sự sống sau nỗ lực cứu chữa của các bác sĩ.

Bé trai chào đời cân nặng chỉ được 0.8kg trong tình trạng bị ngạt, được hồi sức, chăm sóc tích cực (ảnh: gia đình cung cấp)
Trường hợp trẻ chào đời rất non tháng với trọng lượng cơ thể cực nhẹ trên là con của anh Nguyễn Trương Hoàng Phương (36 tuổi) và chị Dương Thị Diệu Lê (35 tuổi, ngụ tại TPHCM). Đây là cặp vợ chồng hiếm muộn, 4 năm sau khi cưới vẫn không có con nên họ quyết định thực hiện phương pháp thụ tinh trong ống nghiệm.
Niềm vui khi phôi thai được cấy vào tử cung của người mẹ dần thành hình hài mới chỉ bắt đầu thì đến tuần 20 của thai kỳ thai phụ phải nhập viện vì bị rỉ ối. Chị được chăm sóc, hỗ trợ điều trị tại một bệnh viện trên địa bàn TPHCM, nhưng đến tuần 24 tình trạng rỉ ối chẳng những không cải thiện mà ngày càng nặng thêm, bác sĩ tư vấn gia đình nên bỏ thai vì khả năng cứu sống được bé là rất thấp. “Còn nước còn tát” vợ chồng chị Diệu Lê quyết định đến Bệnh viện Hạnh Phúc điều trị.
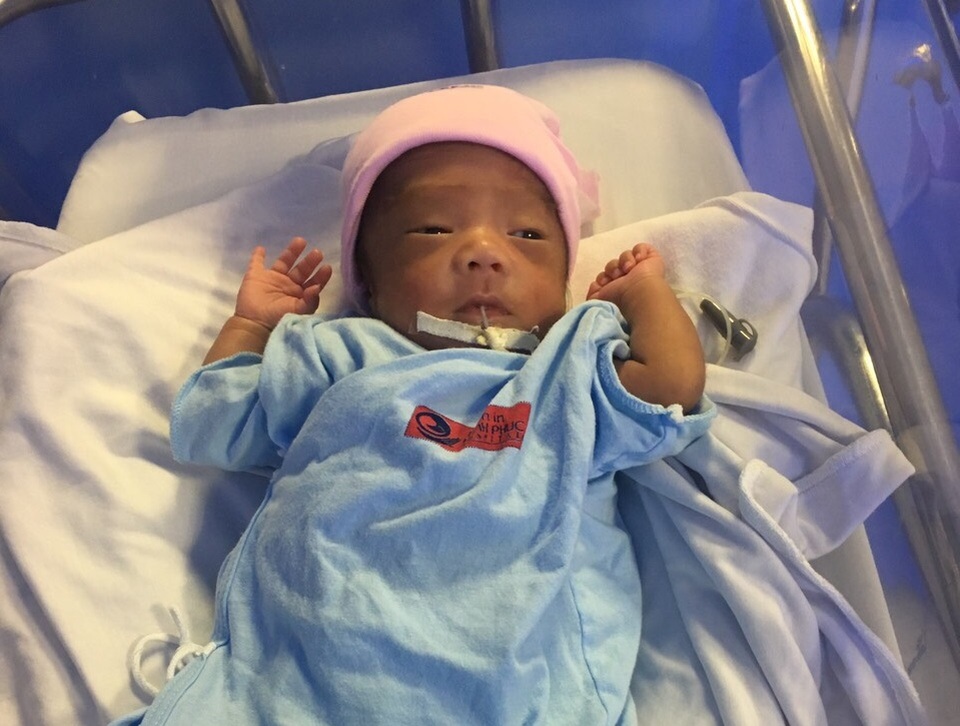
Bệnh nhi dần vượt qua được nguy kịch, các chỉ số phát triển cơ thể trong ngưỡng trung bình (ảnh: gia đình cung cấp)
BS Lê Văn Đức, Trường khoa Sản cho hay, khi nhập viện, thai phụ đã trong tình trạng vỡ ối, chúng tôi cố gắng chăm sóc, theo dõi với hy vọng kéo dài thêm tuổi thai được ngày nào hay ngày ấy. Nhưng khi thai được gần 26 tuần thì người mẹ có biểu hiện sốt, các bác sĩ quyết định cho sản phụ sinh thường. Bé trai chào đời trong tình trạng tím tái, ngạt, cân nặng chỉ được 0,8kg.
Những tưởng, cháu đã không thể qua được nguy kịch nhưng bằng những giải pháp chăm sóc, hồi sức chuyên môn sâu, các bác sĩ từng bước giúp bệnh nhi hồi sinh. BS Cam Ngọc Phượng, Trưởng khoa Nhi sơ sinh cho biết: “Bé được hồi sức ngay tại phòng sinh bằng các giải pháp cho thở áp lực dương liên tục qua mũi, đảm bảo không bị hạ thân nhiệt và thiết lập đường truyền trung ương để ổn định đường huyết. Sau 1 giờ khẩn trương, các chỉ số sinh hiệu của bé đã dần ổn định”.

Sau 80 ngày được chăm sóc tại bệnh viện, các bác sĩ đã ngăn chặn được nguy cơ nhiễm trùng và những bệnh lý ở trẻ sinh non. Bệnh nhi tăng cân đều, trọng lượng khi xuất viện đạt hơn 2,6kg. Bé đang được tiếp tục theo dõi, tái khám định kỳ, hiện cháu đang được kiểm soát tốt các yếu tố nguy cơ của bệnh lý võng mạc, bệnh phổi mạn tính hoặc xuất huyết não. Ngày 25/12, cân nặng của bé đã đạt 4,8kg các bác sĩ đánh giá, các chỉ số cơ thể của bé đều đạt được giới hạn bình thường.
Đây là trường hợp mang thai bằng phương pháp thụ tinh trong ống nghiệm, trẻ bị sinh rất non với trọng lượng cực nhẹ nhưng may mắn đã được cứu sống. Từ trường hợp trên, bác sĩ khuyến cáo, mỗi năm toàn cầu có khoảng 15 triệu trẻ sinh non chào đời, hầu hết các trường hợp này đều không biết nguyên nhân.

Tuy nhiên, trên thực tế trẻ sinh non thường đi kèm với một số yếu tố nguy cơ như: mẹ dưới 16 tuổi hoặc trên 35 tuổi mang thai; thai phụ có công việc phải đứng lâu; thai phụ có các bệnh lý dị dạng tử cung, cổ tử cung ngắn. Bên cạnh đó, một số yếu tố cũng xuất phát từ thai nhi như: thai chậm tăng trưởng trong tử cung, thai thụ tinh ống nghiệm, đa thai (sinh đôi, sinh 3…).
Bác sĩ khuyến cáo những thai phụ nằm trong nhóm nguy cơ trên cần chủ động thăm khám, theo dõi, chọn những cơ sở y tế có đủ chuyên môn, kỹ thuật và trang thiết bị để sẵn sàng cho tình huống sinh non có thể xảy ra. Khi đang trong chu kỳ thai, nếu có dấu hiệu bất thường ở mẹ hoặc bé thai phụ và gia đình cần tham vấn ý kiến chuyên môn của bác sĩ sản – nhi. Cần ưu tiên cho giải pháp “chuyển viện trong tử cung” (chuyển viện chủ động khi trẻ chưa chào đời) để tránh những rủi ro có thể xảy ra trong trường hợp cần cấp cứu, chăm sóc tích cực sau khi trẻ chào đời nhưng cơ sở thực hiện phương pháp sinh sản ban đầu không đủ đáp ứng.
Vân Sơn