70% ca ung thư phổi phát hiện ở giai đoạn muộn
(Dân trí) - Do những dấu hiệu đầu tiên của ung thư phổi không rõ ràng nên dễ bị bệnh nhân bỏ qua khiến hơn 70% trường hợp ung thư phổi chẩn đoán ở giai đoạn muộn (giai đoạn III, IV). Do đó, dù có nhiều bước tiến trong chẩn đoán và điều trị, tỉ lệ sống thêm 5 năm của bệnh nhân khá thấp.
Theo dữ liệu của Globocan 2012, mỗi năm thế giới có khoảng 1,8 triệu người mắc mới và 1,6 triệu người tử vong do ung thư phổi.
Tại Việt Nam, ung thư phổi là nguyên nhân hàng đầu gây tử vong do ung thư ở nam giới và là nguyên nhân thứ 2 gây tử vong do ung thư ở nữ giới. Mỗi năm chúng ta có khoảng 22.000 ca mắc mới và 9.000 bệnh nhân tử vong.
Theo PGS.TS Nguyễn Tuyết Mai, bệnh viện K, “Yếu tố nguy cơ hàng đầu của ung thư phổi (nguyên phát) là hút thuốc lá. Tuy nhiên, ung thư phổi vẫn xuất hiện trên những người chưa từng hút thuốc. Những dấu hiệu đầu tiên của ung thư phổi thường không rõ rang nên dễ bị bệnh nhân bỏ qua và vì thế ung thư phổi thường được phát hiện muộn”.
Đáng chú ý, ung thư phổi không tế bào nhỏ là phổ biến nhất với 65% bệnh nhân đến khám ở giai đoạn tiến triển tại chỗ hoặc di căn và 55% có di căn xa ở thời điểm chẩn đoán. Các bệnh nhân này chỉ có tỷ lệ sống thêm 5 năm là 5%.
Tuy nhiên, nhờ những tiến bộ y học, đã có những bệnh nhân chung sống khỏe mạnh với căn bệnh này như chia sẻ của TS. BS Phạm Cẩm Phương, PGĐ TT Y học hạt nhân và ung bướu, BV Bạch Mai tại hội nghị “Điều trị trúng địch - Hành trình 10 năm kéo dài sống còn cho bệnh nhận ung thư phổi” tổ chức mới đây tại Hà Nội ngày 9/9 vừa qua.
Trường hợp thứ nhất là 1 bệnh nhân 63 tuổi vào viện tháng 5/201
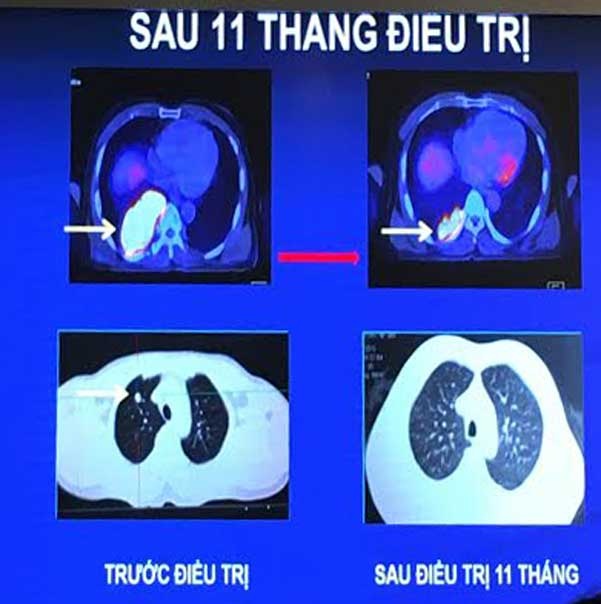
Trường hợp bệnh nhân 67 tuổi sau 11 tháng điều trị cho hiệu quả rất rõ rệt
5 với lý do đau cột sống tăng dần trong suốt 1 tháng trước đó, chỉ định mang nẹp cổ. Chụp cộng hưởng từ ở 1 bệnh viện cho thấy cột sống cổ có hình ảnh tiêu gai sau đốt sống cổ C5 nhưng sinh thiết tổn thương tại TT Y học hạt nhân và ung bướu cho thấy bệnh nhân bị ung thư biểu mô tuyến nguồn gốc từ phổi. Chụp PET/CT cho thấy u phổi trái 26 mm kèm nhiều hạch rốn phổi 2 bên; tổn thương tiêu xương, phá vỡ vỏ xương đốt sống C1 và gai sau sau của đốt sống C5, xâm lấn phần mềm xung quanh. Chụp MRI sọ não cho thấy tổn thương gây biến dạng đốt đội và dốc nền, phá vỡ vỏ xương, thâm nhiễm phần mềm xung quanh, thâm nhiễm khoang ngoài màng cứng. Xét nghiệm cũng cho thấy bệnh nhân có đột biến gen EGFR trên exon 21. Các bác sĩ chẩn đoán bệnh nhân bị ung thư phổi di căn hạch, xương.
Ngay lập tức bệnh nhân được chỉ định nhập viện. Sau 15 tháng điều trị thuốc trúng đích, xạ trị giảm đau, dung thuốc chống hủy xương, bệnh nhân đỡ đau cột sống cổ, nổi ít mụn trên da, mặt, ngực, bác sĩ Phương đánh giá bệnh nhân đáp ứng với điều trị, triệu chứng lâm sàng cải thiện tốt, ít tác dụng phụ.
Trường hợp thứ 2 cao tuổi hơn (67 tuổi) cũng nhập viện trong tháng 5/2015 và phát hiện ung thư biểu mô tuyến thùy dưới phổi phải trong khi khám sức khỏe định kỳ. Kết quả xét nghiệm, chiếu chụp cho thấy thùy giữa và dưới phổi có khối u xâm lấn màng phổi; tổn thương xương chậu phải; tổn thương thùy chẩm phải, phù não rộng.
Sau khi xạ phẫu bằng dao gamma quay vào tổn thương di cưn não, bệnh nhân được dùng thuốc chống hủy xương, thuốc trúng đích, đến nay không còn thấy tổn thương di não, không đau xương chậu, sinh hoạt vận động bình thường, khối u ở thùy dưới phổi phải cũng giảm nhiều và không thấy tổn thương xương tăng hấp thu.

Từ trái sang phải: BS Roman, BS Tuyết Mai, BS Thái Hòa và BS Cẩm Phương tại Hội nghị
BS Cẩm Phương đã không giấu được xúc động khi chia sẻ niềm vui nhận được tin nhắn cảm ơn của bệnh nhân rằng “Nhờ có bác sĩ mà tôi mới có thể đi dạo một vòng hồ trong dịp lễ 2/9 vừa qua”.
Đánh giá về liệu pháp trúng đích, GS.BS Roman Perez Soler, PGĐ TT Ung bướu Albert Aistein (Hoa Kỳ) cho biết: “ Trên bệnh nhân có đột biến gen EGFR, liệu pháp trúng đích là một trong những liệu pháp tối ưu cho bệnh nhân ung thư phổi không tế bào nhỏ, giai đoạn tiến triển tại chỗ hoặc di căn xa”.
Hồng Thúy