Căn bệnh giẫm phải "gai mùng tơi" cũng có thể mất mạng vì chảy máu ồ ạt
(Dân trí) - Người bình thường cẩn thận một, họ phải cẩn thận 10 bởi chỉ một vết thương nhỏ cũng có thể gây chảy máu ồ ạt, do trong cơ thể thiếu yếu tố làm đông máu, khi xảy ra chảy máu rất khó cầm.
Mất chân từ vết thương nhỏ
Chiều 14/4, Viện Huyết học - Truyền máu TW và Hội Rối loạn đông máu Việt Nam tổ chức Hội thảo về Hemophilia (bệnh máu khó đông) nhằm cập nhật kiến thức chăm sóc, điều trị nhân ngày Hemophilia thế giới (17/4).
Anh Võ Tá Thiết (32 tuổi ở Hà Tĩnh) đã chung sống với căn bệnh máu khó đông 32 năm nay.

Anh Thiết bị cụt một chân do căn bệnh máu khó đông gây ra (Ảnh: TT).
Anh Thiết cho biết: "Từ nhỏ, anh đã rất hay bị chảy máu không rõ nguyên nhân, thường xuyên bị đau khớp, bầm tím. Năm 15 tuổi, chỉ vì bị một bạn học cùng lớp va chạm vào đùi phải mà chân tôi đã bị thâm tím và đau đến mức không đi học được. Tuy nhiên do không hiểu rõ bệnh, tôi chỉ điều trị bằng thuốc nam và càng ngày, khối máu tụ ở chân càng to".
Năm 2011, khi đang đi làm ở Bình Dương, anh bị ngã dập lá lách và mê man, không biết gì. Anh được đưa đến viện trong tình trạng chảy máu và tụ máu khắp ổ bụng, chỉ cần vào bệnh viện tỉnh chậm 5 phút nữa là không thể giữ được tính mạng.
Sau biến cố này, anh về quê làm nghề cắt tóc nhưng được một thời gian lại phải nghỉ việc do chân ngày một yếu hơn. Khối máu tụ ở chân càng ngày càng phát triển, ăn vào xương khiến anh bị tiêu xương. Đến năm 2022, khi đang đứng, bỗng nhiên chân anh khụyu xuống gãy luôn, không thể bó bột được nữa, phải cắt cụt chi.
TS.BS Nguyễn Thị Mai, Giám đốc Trung tâm Hemophilia cho biết, bệnh nhân Thiết gặp nhiều biến chứng do không được phát hiện bệnh để điều trị sớm.
Ở những trường hợp điều trị sớm, bệnh nhân giảm được các nguy cơ biến chứng, có chất lượng cuộc sống tốt hơn.

Được truyền yếu tố đông máu định kỳ, cậu bé này phát triển như bạn bè cùng trang lứa, giảm được nguy cơ chảy máu (Ảnh: T.T).
Như trường hợp bệnh nhi Nguyễn Văn Hữu Khánh, 14 tuổi ở Hà Nội. Từ 9 tháng tuổi, gia đình đã phát hiện Khánh mắc bệnh máu khó đông. Được tiếp cận điều trị sớm, Khánh kiểm soát bệnh tốt. Đến nay, cậu bé vẫn vào viện 2-3 lần/tuần để truyền yếu tố đông máu định kỳ. "Đủ yếu tố này, nguy cơ chảy máu từ những vết thương tưởng như đơn giản cũng được kiểm soát", BS điều trị cho biết.
Mẹ bệnh nhi cho biết, con chị có cuộc sống mới từ khi được điều trị dự phòng bệnh máu khó đông.
"Trước đây, con nằm viện liên tục, cứ ra viện được vài ngày lại vào viện vì chảy máu. Nhưng từ lúc được điều trị dự phòng, không đợi có dấu hiệu chảy máu đã chủ động truyền yếu tố đông máu, con ít bị đau và được vui đùa, hòa nhập với bạn bè nên rất vui vẻ, tự tin, không có một chút mặc cảm là mình bị bệnh. Con cũng không phải điều trị nội trú nên đi học đều đặn và tiếp thu bài tốt", chị Hà, mẹ bé Khánh cho biết.
Điều trị dự phòng kiểm soát nguy cơ chảy máu
Theo BS Mai, việc dự phòng chủ động mang lại hiệu quả kiểm soát bệnh tốt, nhưng lại không dễ thực hiện với phần lớn bệnh nhân.
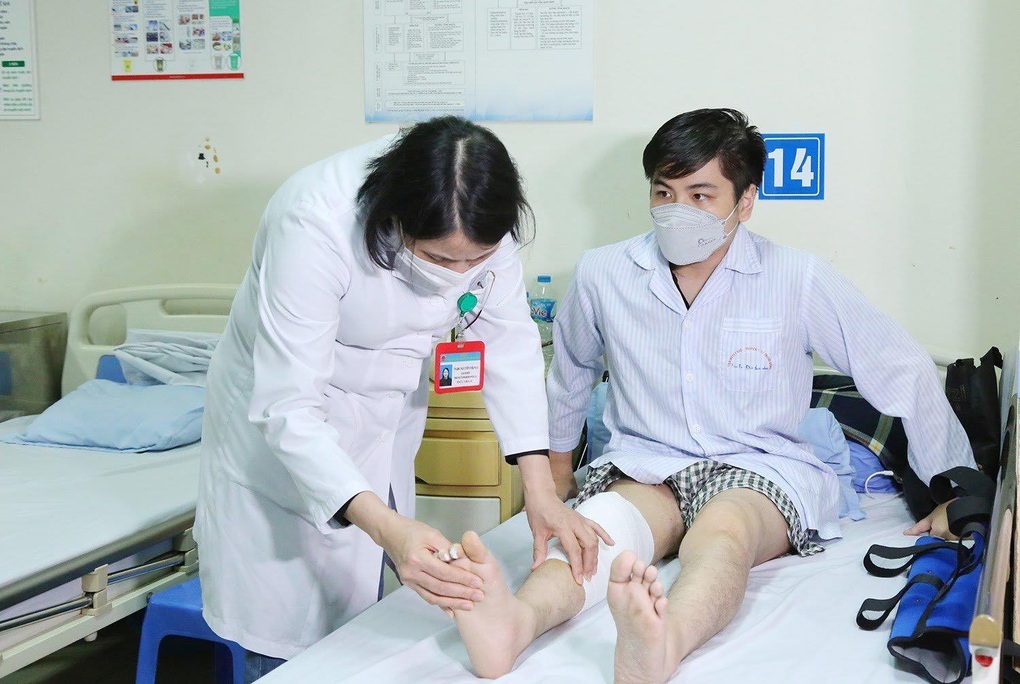
BS Mai khám cho bệnh nhân mắc bệnh máu khó đông phải nhập viện điều trị (Ảnh: T.T).
Bởi ở tuyến y tế cơ sở, không phải bệnh viện nào cũng có yếu tố đông máu để truyền cho bệnh nhân. Vì thế, những bệnh nhân ở khu vực ngoài Hà Nội rất khó để đến viện tiêm 1-2 lần mỗi tuần để dự phòng chảy máu.
Trong khi đó, điều trị dự phòng là việc sử dụng thường xuyên, định kỳ tác nhân đông máu giúp ngăn ngừa chảy máu, giúp người bệnh có cuộc sống gần như người bình thường. Ở các nước phát triển, điều trị dự phòng chảy máu và điều trị tại nhà cho người bệnh Hemophilia đã được triển khai từ khoảng 40 năm trước.
TS.BS. Bạch Quốc Khánh, Chủ tịch Hội Rối loạn đông máu Việt Nam cho biết: "Liên đoàn Hemophilia Thế giới đã khuyến cáo: Điều trị dự phòng chảy máu là phương pháp điều trị thiết yếu đối với người bệnh Hemophilia. Vì thế, trong thời gian tới, chúng tôi rất mong quy trình điều trị tại y tế cơ sở được phê duyệt, đó là tiền đề quan trọng để điều trị dự phòng được triển khai rộng rãi hơn tại Việt Nam. Việc điều trị dự phòng giúp hạn chế được các biến chứng và tình trạng chảy máu nặng, giúp tiết kiệm chi phí điều trị biến chứng, giảm tỷ lệ tàn tật".
Đến nay Việt Nam ước tính có trên 6.200 người mắc Hemophilia (bệnh máu khó đông) và có khoảng trên 60% người bệnh được chẩn đoán và điều trị. Hemophilia là bệnh chảy máu di truyền gây ra do giảm hoặc bất thường chức năng yếu tố đông máu. Đặc điểm nổi bật của bệnh là chảy máu khó cầm ở bất kì vị trí nào trên cơ thể, nhưng hay gặp nhất là chảy máu ở khớp, cơ. Chảy máu cơ khớp tái phát nhiều lần dẫn tới biến dạng khớp, teo cơ.
Nếu người bệnh không được phát hiện sớm, chẩn đoán và điều trị đúng cách sẽ dẫn tới những hệ quả không mong muốn như suy nhược, đau đớn, biến chứng và tổn thương khớp vĩnh viễn, hoặc nặng hơn là tử vong do chảy máu ở những vị trí nghiêm trọng. Những biến chứng đó ảnh hưởng đến chức năng sống và tâm lý người bệnh, làm họ tàn tật, tự ti, hạn chế khả năng giao tiếp, học tập, lao động và đóng góp cho xã hội.
Tại Việt Nam, công tác chăm sóc, điều trị Hemophilia đã có nhiều tiến bộ như: Các chế phẩm điều trị đa dạng, đầy đủ hơn và được bảo hiểm chi trả khi điều trị tại các bệnh viện; chăm sóc toàn diện được triển khai tại Viện Huyết học - Truyền máu TW và các Trung tâm lớn; phát triển thêm các trung tâm điều trị Hemophilia vệ tinh… Năm 2016, Bộ Y tế đã phê duyệt phác đồ điều trị dự phòng liều thấp, áp dụng cho một số nhóm người bệnh.
Viện Huyết học - Truyền máu TW là cơ sở đầu tiên trên cả nước thực hiện điều trị theo phác đồ này. Kết quả cho thấy: Tần suất chảy máu ở người bệnh đã giảm từ 36,6 lần/năm xuống còn 10,6 lần/năm khi được điều trị dự phòng liều thấp bằng yếu tố đông máu tiêu chuẩn; còn 5,9 lần/ năm khi điều trị dự phòng bằng yếu tố đông máu có tác dụng kéo dài.
Tuy nhiên, năm 2021, cả nước mới chỉ có 13,8% người bệnh dưới 18 tuổi mức độ nặng và 2,3% người bệnh trên 18 tuổi mức độ nặng được điều trị dự phòng. Nguyên nhân là do hệ thống điều trị hemophilia đã được mở rộng nhưng vẫn chưa đáp ứng được nhu cầu, chưa thực hiện được điều trị tại nhà và tại y tế cơ sở.

























